亮麗白袍下過勞的醫師身影
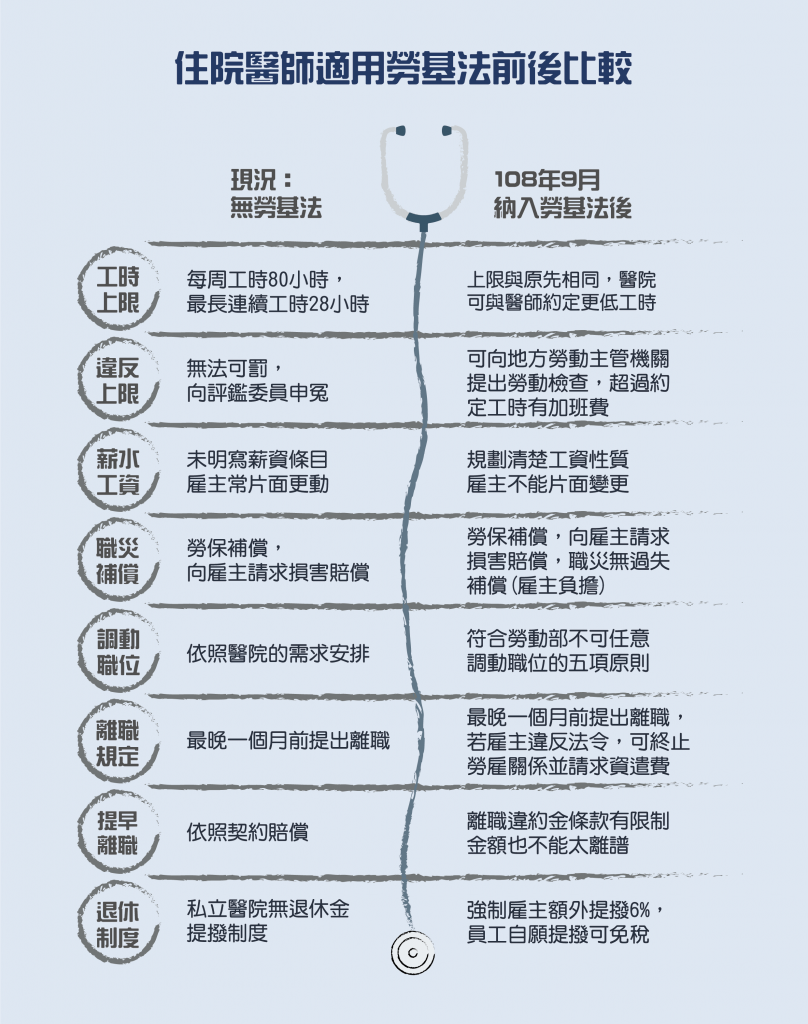
今年9月私立醫院住院醫師將納入《勞動基準法》保障,但其中成員不到國內醫師人數的十分之一。過去受僱醫師僅受《醫療法》管轄,因目前規範有缺失,對此衛生福利部研擬修正《醫療法》部分條文,以彌補舊有制度之不足。
醫師過勞案件時有所聞,卻不一定會被媒體關注。台北榮民總醫院胸腔內科醫師、台北市醫師職業工會理事何建輝感嘆:「第一是因為他們很年輕,第二他們也不是什麼名醫,第三是這些家庭背後也不會有什麼其他的資源。」
「我當外科住院醫師第一年,才知道我睡過的值班床上曾經死過一個學長。」姜冠宇回憶過往,「學長那時候太累了,所以免疫力降低,變成敗血症,值班的時候就走了。」
何建輝表示,在《醫師工作壓力之文獻回顧》等國內外期刊中可發現,醫師在連續值班四周後,認知與行為表現約等同於血液中有0.05%酒精濃度時的情形。同一份報告中也提到,一般人在入睡時「穩定睡眠」的比例為45%,但受試實習醫師即使在非值班夜晚,平均最高也僅28.1%,低於有失眠困擾的重度憂鬱症患者的32.5%。且值班造成醫師憂鬱、焦慮程度顯著上升。
醫師工作需要高度集中精神,精神欠佳除了傷害醫師自身,也對病人有所影響。姜冠宇舉出,國外曾有罹患血清素症候群的病人在半夜因醫師誤診而死亡。他認為應改變值班方式,讓每位醫師都有足夠休息時間。
然而,社會大眾普遍不認為高薪醫師也是勞工,導致醫師在爭取納入勞基法時,不易受到諒解。台北市醫師職業工會秘書廖郁雯表示,勞動關係是以勞雇從屬與否來認定,希望民眾能意識到醫師也是受雇者。
「換算成時薪,其實我們是一樣的」
儘管基層住院醫師起薪約八到十萬,但廖郁雯透露,單周工時普遍維持在80至88小時,是一般勞工40至44小時的兩倍,薪資並未較其他行業優渥。「換算成時薪,我們其實是一樣的。」何建輝無奈表明。
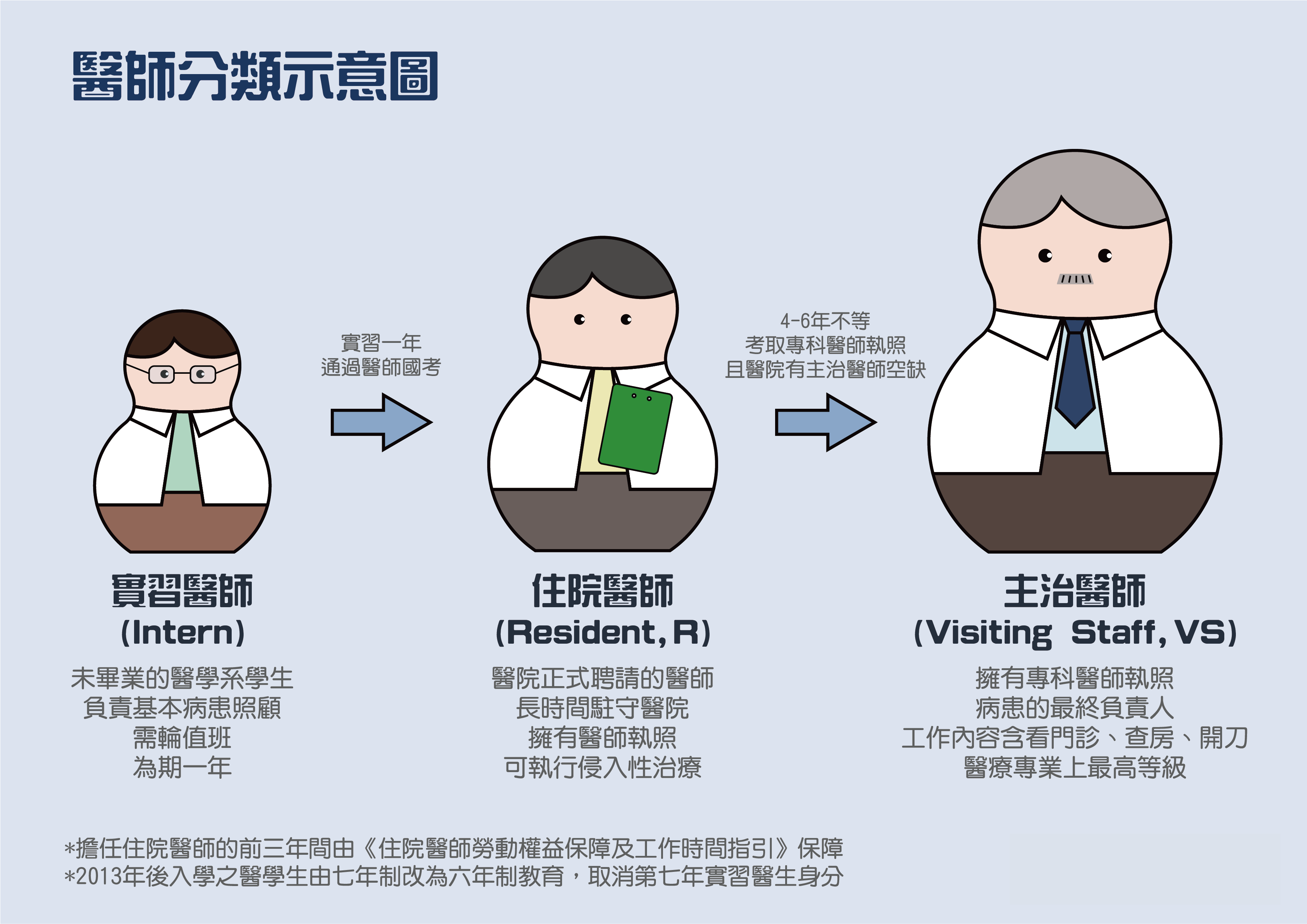
過往保障住院醫師前三年工時限制的《住院醫師勞動權益保障及工作時間指引》,當中規定住院醫師四周總工時不得超過320小時,平均一周不得超過80小時。但主治醫師和公職醫師卻無相關規範,等同沒有工時上限。
住院醫師暨台北市醫師職業工會秘書陳亮甫也解釋,由於主治醫師負責決策,常處在待命狀態,加上白天開刀、門診、查房等工作,相較住院醫師更難定義其工時。
此外,何建輝也指出易被忽略的隱藏工時。尤其是外科相關科別,如神經外科或心血管外科,醫師在長時間的手術後,還需查房、幫病人換藥等,一天下來總工時遠超過普通勞工每日延長工作12小時的上限,每周高達100到110個小時是常態。
而醫師工時過長也和醫院值班制度有關。何建輝解釋,現行一位醫師每三到四天值班一次,一個月共輪值八到十次不等。上午八點開始看診9小時,緊接著值班至隔日中午十二點才可休息。過往甚至有醫師值班到隔天下午,連續32小時都在工作,直到近年因《住院醫師工時指引》強制規定,醫院才調降到目前的28小時。
除了工時問題,廖郁雯也提到,由於缺乏勞基法規範,聘僱契約可能被醫院隨意更改,是工會接到最多的投訴事項。陳亮甫舉例,由於主治醫師具專業度,有醫院在契約裡私訂條款,要求醫師須等到有人能接替該職位,才可離職。
另外,常見的聘雇契約爭議還包含排班問題、離職違約金過高、給付獎金與否、或是醫師薪資被更動名目等。何建輝分享,自己的薪水就曾被醫院調低,在年終獎金計算上減少了逾三萬元。
勞基法是唯一解方?
透過勞基法保障醫師勞動權益的呼聲,早在25年前就已開始。部分醫界人士不斷爭取將醫師納入勞基法,希望透過勞基法的強制力,保障醫師勞動權益。
台北市醫師職業工會主張,勞基法能明確訂定醫師的工時和薪水,讓雇主不能隨意剝削。另外,工會並不信任由衛福部所執行的醫院評鑑,希望能由獨立於醫療體系的勞檢取代。
醫院評鑑扮演監督醫院運作角色,然而,廖郁雯表示評鑑項目多,工時不是唯一標準,「可能醫院其他項目表現優良,所以醫院還是繼續違反工時指引。」在此制度下,即便分數下滑,醫院也不會遭到處罰。
此外,負責醫院評鑑的主管機關為衛福部,但其官員多來自醫院高層。由勞動部執行勞檢較可避免球員兼裁判的爭議,因此廖郁雯認為勞基法才能提供最完整的保障。
醫師工時需高度彈性,方能處理緊急病患。衛生福利部法規委員羅傳賢以婦產科為例,從孕婦等待到實際生產的時間,婦產科醫師必須隨時待命。若依據勞基法解釋,將待命視為工時,孕婦可能在等待生產期間就遇上原主治醫師強制下班時間。他表示,醫師工時切分成看病、待命、巡房、訓練及研討會等多重面向,工時難以清楚計算。
醫師工時不是醫師工作唯一複雜之處,羅傳賢分析,醫院經營模式多樣,光是私人雇用醫院就可細分出五到六種類別,且一位醫師也可能在多家醫院看診。要是發生爭議,勞動部與衛福部的解釋不同便會造成麻煩。
以台北中山醫院為例,台灣私立醫療院所協會理事長、台北中山醫院麻醉科醫師朱益宏表示,中山醫院屬社團法人醫院,近三百位股東中過半是醫師,這些醫師在醫院執行業務時,應為經營者的角色。「萬一醫生受了傷,到底是醫院所有股東付他職災呢?還是因為他本身是老闆所以不用?」
因此醫界出現另一派聲音,主張在由衛福部主管的《醫療法》另立專章,保障醫師勞動權益。《醫療法》優勢在於其主管機關是衛福部,當醫師勞權發生爭議,衛福部較有能力處理。羅傳賢建議,可成立醫師勞權保障委員會,規定其組成必須包含一定比例的公正人士,如法律專家、律師團或醫師勞權團體綜合判斷,以避免互相包庇。
但不論用什麼法源規範醫師勞權,都應明確定義工時及雇傭關係。朱益宏表示,法規對適用條件、保障及限制皆需寫清楚,「明訂清楚雇主負擔的責任跟受雇者應負的責任。」
修法之外不可忽視的醫病關係
私立醫院住院醫師將於今年9月1日納入勞基法,並適用勞基法第84條之1,以維持工時、例休假日彈性;其他未納入勞基法的受僱醫師,衛福部則傾向以修訂《醫療法》專章來保障。
以台北市醫師職業工會的立場,仍認為應以勞基法保障,若要以醫療法保障,則應包含全體未受勞基法保障的受僱醫師。醫勞盟則聲明,專章所列條件應優於勞基法,否則就直接準用勞基法條文。
然而,爭取醫師勞權保障,也考驗台灣社會對醫療的期待。朱益宏認為,單靠勞基法或《醫療法》的制定,並不能解決醫師過勞問題,而是需要檢視醫療環境整體的制度。
若限制醫師工作時數,相對增加病人等待時間,影響看病權益。「我們現在覺得台灣健保制度好,是很多醫師的付出,才有那麼好的效率。」朱益宏指出,如果縮短醫師工時,台灣民眾需接受就診上的不便。
朱益宏舉例,美國的公立醫院採候補制,病人須排隊預約門診,而有進行特殊治療、手術需求的病人甚至要等上數月。另外,陳亮甫指出,台灣民眾習慣到大醫院就診,造成中小型醫院冷清的現象。他認為,應宣導輕症與後續追蹤的患者到區域醫院或診所看病,再配合強制規範或鼓勵機制,增強病人分級轉診意願。
政府立法保障醫師勞動權益時,仍應考量病人對改革的接受度。與民眾溝通,並設計配套制度,確保民眾反彈時,不會將責任加諸於醫院或醫師身上。台灣社會需重新思考過去執著名醫看診,及頻繁就醫等觀念,才能真正改善台灣醫療氛圍。
